《Otology & Neurotology》杂志 2024年10月 28.日在线发表德国、奥地利、英国、挪威、美国、韩国的Stefan K Plontke , Simon K W Lloyd, Simon R M Freeman, Sabrina Kösling等撰写的《内耳神经鞘瘤的分类修订Revised Classification of Inner Ear Schwannomas》(doi: 10.1097/MAO.0000000000004363. )。
在过去的二十年里,人们对内耳神经鞘瘤的诊断和治疗越来越感兴趣,包括使用人工耳蜗植入进行听力康复。然而,文献中肿瘤的命名和分类一直是多变的,而且常常很麻烦。当描述这些肿瘤时,通常使用术语“迷路内神经鞘瘤(intralabyrinthine schwannoma)”,但由于人们通常使用术语“labyrinth”或“labyrinthine”(迷路)仅指内耳的前庭部分(refer to the vestibular component of the inner ear only)(即迷路切除术或经迷路入路)[(i.e., labyrinthectomy or the translabyrinthine approach).],因此这是一个潜在的混淆来源(a potential source of confusion)。
2023年5月,在挪威卑尔根举行的第九届前庭神经鞘瘤和其他桥小脑角病变四年一次会议期间,一个多学科会议参与者小组会面并讨论了有关当前术语和分类的问题,以提高清晰度并反映肿瘤管理和听力康复的最新进展。
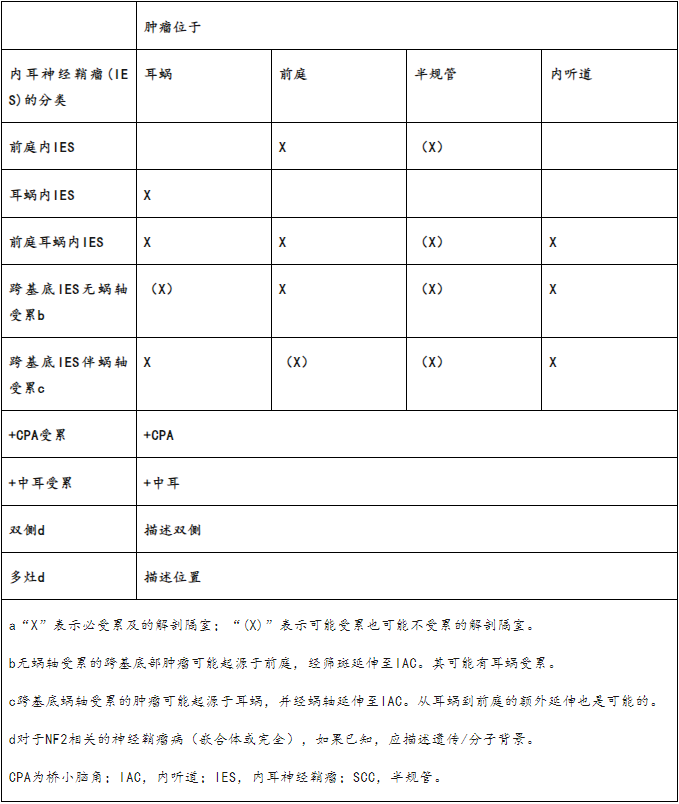
尽管以前有各种各样的术语被用来描述内耳神经鞘瘤,但对于耳蜗、前庭或半规管的第VIII神经神经鞘瘤,人们一致使用“内耳神经鞘瘤(IES)”一词。[Although a variety of terms have been previously used to describe inner ear schwannomas, consensus was achieved on the term "inner ear schwannoma (IES)" to describe eighth nerve schwannomas of the cochlea, vestibule, or semicircular canals.] 该术语下的亚群包括前庭内、耳蜗内或耳蜗前庭内的内耳神经鞘瘤(低复杂性肿瘤),经基底部延伸至内耳道但不累及蜗轴的内耳神经鞘瘤(中等复杂性肿瘤),以及经基底部延伸并累及蜗轴的内耳神经鞘瘤(高复杂性肿瘤)[Subgroups under this term comprise intravestibular, intracochlear, or intravestibulocochlear inner ear schwannomas (low complexity tumors), inner ear schwannomas with transfundal extension into the internal auditory canal but without modiolar involvement (intermediate complexity tumors), and inner ear schwannomas with transfundal extension with modiolar involvement (high complexity tumors). ]。
详细的建议更新和简化肿瘤命名中心围绕肿瘤控制和听力康复与人工耳蜗植入。
引言
在过去的二十年中,人们对内耳神经鞘瘤的诊断和治疗越来越感兴趣。由于更好的成像技术,对实体本身的认识增加,以及对内耳疾病和突发性听力丧失和眩晕等症状的病因的高度渴望,这种肿瘤的发病率似乎有所增加。
此外,由于人工耳蜗植入(CI)为许多内耳神经鞘瘤患者提供了听力康复的机会,并且在许多国家,人工耳蜗植入是一种被接受的、经常报销的单侧耳聋康复治疗方法,因此该话题在临床上越来越实用。
当描述这些肿瘤时,通常使用术语“神经鞘内瘤”,但由于人们经常使用术语“迷路”来指代内耳的前庭部分(即前庭迷宫),因此这是一个潜在的混淆来源。这种混淆可能部分源于标准耳科术语的使用,如迷路切除术或经迷路入路,这些术语仅指内耳前庭部分的切除。使用更通用的术语,如“内耳神经鞘瘤”(IES),将提高人们的意识,即这些肿瘤可以发生在内耳的所有区域,而不仅仅是前庭部分。此外,这些肿瘤可以生长到内耳的多个区域,并可以扩展到迷路的结构之外。最后,在目前的分类中使用的几个术语是繁琐和非特异性的,如跨耳或跨迷路(transotic and translabyrinthine.)。
因此,在2023年5月于挪威卑尔根举行的第九届前庭神经鞘瘤和其他桥小脑角病变四年一次会议期间,一个多学科会议参与者小组会面并讨论了有关当前术语和分类的问题。与会者一致认为有必要修订命名和分类,以提高清晰度,并反映肿瘤管理和听力康复的最新进展。术语和分类应该清晰、简单、实用、易于记忆,并以管理为导向。它还应该易于使用,以促进跨学科的交流(例如,与放射科医生和神经外科医生)。本次会议提出的术语和分类建议现列于此。
术语和分类的演变
早在1917年的病例报告中就发现了对IES的第一次描述。Mayer描述了“一个听神经远端分支多发性肿瘤的病例(a case of multiple tumors in the distal branches of the acoustic nerve,)”,在同一期杂志上,Nager描述了“耳蜗螺旋神经纤维瘤(a neurofibroma of the cochlear spiral.)”。在这两种情况下,肿瘤都在耳蜗膜和耳蜗轴中发现( in the cochlear scalae and in the modiolus )。Jorgensen在1962年发表了基底转鼓室阶中“耳蜗内神经鞘瘤”的组织学图像,它占据了“整个腔”,穿透“朝向耳蜗轴的壁”,并填满了“Rosenthal管的大部分,但未累及内听道”[ an “intracochlear neurinoma” in the scala tympani of the basal turn, which occupied “the entire lumen,” penetrated “the wall toward the modiolus,” and filled “the greater part of Rosenthal’s canal but without involvement of the internal auditory meatus.”]。1999年,Kronenberg等在手术中发现耳蜗基底部的“耳蜗内神经鞘瘤”后,成功地(分阶段)进行了CI(耳蜗植入)。
2004年,Kennedy等提出了“迷路内神经鞘瘤(intralabyrinthine schwannomas)”的初步分类,包括前庭内(前庭±半规管)、耳蜗内(耳蜗)、耳蜗内(前庭和耳蜗)、跨蜗轴(transmodiolar )(耳蜗和内听道[IAC])、跨迷路斑(transmacular)(前庭和IAC)、跨耳囊(transotic)(中耳和前庭/耳蜗和IAC)和鼓室迷路(tympanolabyrinthine)(中耳和前庭/耳蜗)的位置和延伸。Tieleman等进一步明确了位于耳蜗(基底、第二或根尖部分或组合,以及鼓室阶、前庭阶或两者兼有)和前庭迷路(前部前庭/后部前庭,伴或不伴半规管[SCC]受累,但没有将其作为单独的分类)的肿瘤位置[in the cochlea (basal, second, or apical parts or combinations, and scala tympani, scala vestibuli, or both) and in the vestibular labyrinth (anterior/posterior vestibule with or without involvement of semicircular canals [SCC]) without proposing this as a separate classification.]。
2011年,Massager等基于7例病例提出了基于解剖学的分类(I-IV,A-C亚类),但很少值得临床或手术参考。在一个扩展的病例系列中,Salzmann等修改了他们最初提出的分类,排除了“鼓室迷路类[中耳和前庭/耳蜗]……因为没有观察到符合描述的病例,并且与跨耳囊(transsonic)亚型有冗余[tympanolabyrinthine class [middle ear and vestibule/cochlea] … due to the fact that there were no observed cases fitting the description and there was redundancy with the transotic subtype]。”Van Abel等再次纳入了“鼓室迷宫”类别,引入了“跨迷路”类别(前庭耳蜗和IAC),并区分了“transotic(跨耳囊)”和“跨耳囊伴桥小脑角(CPA)受累”。相比之下,在一项大型多中心分析中,Dubernard等武断地排除了相关与IAC扩展相关的病变和所有扩展到CPA的IES[ arbitrarily excluded lesions with relevant IAC extension and all IES with extension into the CPA]。
内耳神经鞘瘤的分类建议
工作组一致认为,核心术语“内耳神经鞘瘤”(IES)提供了准确和更清晰的病理描述。一般来说,这些肿瘤是通过等待扫描、显微外科手术切除或不太常见的立体定向放射外科来治疗的。我们讨论了IES和前庭神经鞘瘤(VS)混淆的可能性。“内耳神经鞘瘤”一词立即强调了该结构(内耳)的受累及,当IAC和CPA内存在肿瘤时,“跨基底(transfundal )”一词进一步达到了这一目的,这在放射影像学上可能与VS相混淆。此外,在许多情况下,CI(耳蜗植入)可以在肿瘤有或没有“治疗”的情况下进行。该小组认为,考虑到CI对听力康复的潜力,应根据切除的复杂性进行肿瘤分类。
对于从内耳延伸到IAC,甚至延伸到CPA的肿瘤,该小组建议根据从内耳延伸到IAC底部的路径,使用术语“不累及蜗轴的跨基底IES”或“累及蜗轴的跨基底IES”。基于创建一个清晰、简单、实用、易于记忆和以管理为导向的分类的目的,允许方便的跨学科交流(例如,与放射影像科医生和神经外科医生),该小组认为应避免在临床医疗中不常用的术语,如“跨迷路斑”,而IAC的基底在放射影像学和外科上都是一个众所周知的解剖地标。此外,耳蜗蜗轴的受累是这些肿瘤治疗复杂性的主要因素,特别是在CI听力康复方面,这是拟议分类所强调的一个方面。
低复杂性(Lower Complexity)
局限于内耳的内耳神经鞘瘤既可发生在耳蜗内,也可发生在前庭,伴或不伴半规管(SCC)的部分或完全受累。该组确定术语“前庭内IES”和“耳蜗内IES”应分别用于局限于迷路前庭部分或耳蜗的肿瘤(图1,A和B)。该组讨论了对同样涉及半规管(SCC)的肿瘤添加前缀“canalo-”。由于从前庭延伸到半规管(SCC)似乎与治疗无关,而且“前庭内”一词相当麻烦,因此该小组认为没有必要为这种类型的肿瘤制定一个专门的术语。如果肿瘤累及耳蜗和前庭迷路,则称为“耳蜗内庭IES”(图1C)。
图1:A - F,内耳神经鞘瘤(IES)不同部位示意图:(A)前庭内IES, (B)耳蜗内IES, (C)耳蜗前庭内IES, (D)不累及蜗轴的跨基底IES(以前称为跨迷路斑IES), (E)累及蜗轴的跨基底IES(以前称为跨蜗轴IES), (F)多灶性神经鞘瘤(耳蜗内IES和桥小脑角神经鞘瘤)。
在IES的这个亚群中,孤立于前庭的肿瘤,不论是否累及半规管(SCC),都是最直接的一组,因为可以通过经乳突迷路切除术实现完全切除。耳蜗内IES的手术切除包括完整的耳蜗切除术(如果不考虑耳蜗植入CI),或者根据疾病的程度,在大多数情况下,扩大耳蜗造口术(cochleostomy )或部分或次全耳蜗切除术,保留蜗轴,以便接受耳蜗植入(CI)听力康复,并可能保留前庭功能。在这些病例中,可根据肿瘤的位置和范围,采用经内听道入路(transcanal approach)进入耳蜗,或在某些情况下,采用经乳突面隐窝入路,或耳道盲囊封闭,伴或不伴次全岩锥切除术。对于“耳蜗前庭内IES”,建议迷路切除术联合上述的耳蜗入路[ a transmastoid with facial recess approach, or blind-sac closure of the ear canal with or without subtotal petrosectomy, depending on the location and extent of the tumor. For “intravestibulocochlear IES,” labyrinthectomy combined with one of the above cochlear approaches is indicated]。
中等复杂性
这些肿瘤从前庭延伸到IAC(内听道),也可能延伸到桥小脑角(CPA)。它们可能累及耳蜗,但不累及蜗轴和螺旋神经节细胞,因此完全切除肿瘤的CI(耳蜗植入)是可能的。然而,手术切除比较低复杂性的肿瘤更具挑战性,因为进入了蛛网膜下腔屏障,并且耳蜗神经可能与肿瘤的IAC部分接触。这些肿瘤将被描述为“无蜗轴受累的跨基底IES”(以前称为“跨迷路斑”)(图1D和2A)。这些肿瘤可根据肿瘤在耳蜗内的程度,通过经迷路入路或不采用上述耳蜗入路进行手术治疗。
图2:A-C,跨基底内耳神经鞘瘤(IES)。
A、无蜗轴受累的跨基底IES: MRI(冠状面,T1-w + Gd)显示肿瘤位于右侧前庭(箭头)、上半规管和外侧半规管的壶腹端,并沿前庭上神经延伸至IAC(虚线箭头)。
B,跨基底IES伴蜗轴受累:MRI(右耳,轴向,T1-w + Gd)显示耳蜗肿瘤(箭头),并通过蜗轴延伸到IAC(*)。C,经底侧IES,从耳蜗延伸至IAC和CPA: MRI(左耳,轴向,T1-w + Gd)显示耳蜗中弯(箭头)肿瘤延伸至IAC(*)和CPA。
B和C,如果肿瘤累及内耳和内耳道,通常不可能确定内耳部分是“原发性”还是“继发性”。
IAC为内耳道;CPA,桥小脑角;Gd,钆;- w,加权。
高复杂性
这些肿瘤可从耳蜗通过小梁扩展到IAC(图1E和2B),累及或不累及前庭。这些肿瘤应被描述为“跨基底IES伴蜗轴受累”(以前称为“跨蜗轴”)。如果进行显微外科肿瘤切除,CI听力康复明显更加复杂。由于耳蜗植入的刺激需要蜗轴的螺旋神经节细胞,如果肿瘤穿过蜗轴,则不可能完全手术切除肿瘤。如果目标是耳蜗植入(CI),可以考虑在未切除肿瘤或部分肿瘤切除后插入电极,可能与先前的放疗有关。由于上述原因,完全切除肿瘤会阻碍耳蜗植入(CI),但尚未扩展到IAC(图3和5B)且累及蜗轴的耳蜗内肿瘤也符合这些标准。然而,与肿瘤进一步进入IAC甚至进入CPA相比,肿瘤切除对IAC的面神经没有风险。
图3:MRI(左耳,轴向,T2-w)显示小的中耳蜗转内耳神经鞘瘤,累及蜗轴(箭头),但未向内耳道底部延伸。-w表示加权。
累及桥小脑角
跨基底肿瘤进一步延伸至CPA,对耳蜗神经、面神经及周围其他神经血管结构的危害更大(图2C)。因此,肿瘤的大小或累及CPA及其范围分别会影响和进一步复杂化,但通常不会改变跨基底肿瘤的手术入路。因此,有CPA扩展不需要单独的分类,该小组建议简单地将“+ CPA扩展”一词添加到这些肿瘤中(例如,“无或有蜗轴受累的跨基底IES + CPA扩展”)(图2C)。
中耳受累
在早期的分类中,肿瘤从内耳扩展到中耳(例如,通过圆窗膜、镫骨足板[hrough the round window membrane, the stapes footplate]或SCCs,(半规管))被称为“鼓室迷路”(tympanolabyrinthine)。然而,由于这并没有描述肿瘤在内耳的范围,而中耳扩展是罕见的,通常对治疗或结果的影响很小,该组建议单独描述这种额外的扩展(例如,“耳蜗内IES +中耳扩展”)。
出于同样的原因,“跨耳囊”(中耳+内耳+ IAC)或“跨耳囊+ CPA”(中耳+内耳+ IAC + CPA)被认为是不必要的。它们的管理复杂性与大型跨基底IES没有什么不同。
其他方面
“跨迷路”一词并不是最初Kennedy分类的一部分,但后来由Van Abel等人引入。它描述了涉及整个IAC基底的前庭耳蜗内(intravestibulocochlear)IES。考虑到很难确定从内耳到IAC的生长是如何发生的,反之亦然(即,通过蜗轴、筛斑[macula cribrosa,],或在某些情况下两者都发生),“迷路”肿瘤不能用“迷路”手术入路治疗,该小组认为,术语“迷路”应该用更精确的解剖学术语“跨基底”代替。
如果存在多个肿瘤,例如,非NF2相关的神经鞘瘤病(NF2)患者的散发性双侧IES或多灶性内耳和IAC/CPA神经鞘瘤(图1F),每个肿瘤都应该单独描述,并且在这些患者中,与NF2的病例一样,如果知道遗传/分子背景,则应该描述。
原发性与继发性内耳神经鞘瘤
小组还讨论了使用形容词“原发性”和“继发性”IES的必要性,这取决于肿瘤是起源于内耳并扩展到其范围之外,还是出现于内耳外并扩展到内耳内。这种分化最早由Van Abel等人提出。对于仅位于内耳范围内的神经鞘瘤,“原发”不能增加信息。对于首次出现累及内耳和IAC(+/−CPA)的神经鞘瘤,通常无法确定其是“原发性”还是“继发性”(图2和3)。最初局限于IAC但生长到内耳的肿瘤应视为具有内耳延伸的前庭神经鞘瘤(图4)(25)。然而,它们在NF2之外非常罕见。局限于内耳但随后生长到IAC的肿瘤应被视为IES(图5)。即使证实是原发性或继发性,对其治疗也可能不重要。因此,工作组一致认为一般没有必要使用“原发”和“继发”这两个术语。
图4:MRI(右耳,轴位,T1-w + Gd, FS)显示内耳道肿瘤(a)(*),继发生长通过蜗轴进入耳蜗中弯(B中箭头),在无NF2的患者中罕见。Gd表示钆;FS:脂肪饱和度;- w,加权。
图5:MRI(右耳,轴位,T1-w + Gd)显示一个内耳神经鞘瘤,主要位于耳蜗(箭头),在6年的时间间隔内,通过蜗轴进入内听道(箭头)继发生长。Gd表示钆剂;- w,加权。
最近,该分类被成功地应用于一项106例内耳神经鞘瘤和耳蜗植入患者的国际多中心研究。
结论
“内耳神经鞘瘤(IES)”一词被广泛用于描述耳蜗、前庭或半规管的第VIII神经鞘瘤。该术语下的亚群包括前庭内、耳蜗内或耳蜗前庭内的内耳神经鞘瘤(低复杂性肿瘤),经基底延伸至内耳道但不累及蜗轴的内耳神经鞘瘤(中等复杂性肿瘤),以及跨基底延伸并累及蜗轴的内耳神经鞘瘤(高复杂性肿瘤)。术语“蜗轴受累”的使用最好地说明了接受耳蜗植入电刺激的螺旋神经节细胞区域是否受到影响,这对于耳蜗植入听力康复治疗策略的选择至关重要。我们建议使用术语“内耳神经鞘瘤”(IES)来代替“迷路内神经鞘瘤”,并根据表1进一步详细分类。
表1 -内耳神经鞘瘤的修订分类